La sindrome dell'ovaio policistico
Recenti studi hanno evidenziato che, nelle donne affette da sindrome dell’ovaio policistico (PCOS), la varietà dei batteri intestinali è fortemente ridotta. In particolare, mancano molti dei cosiddetti “batteri benefici”, fondamentali per l’equilibrio del microbiota intestinale. Questo squilibrio può avere un impatto anche sulla fertilità, influenzando l’equilibrio ormonale e la regolarità del ciclo mestruale.
Uno studio recente ha testato l’efficacia di un trattamento a base di probiotici multispecie e vitamina D su un gruppo di pazienti, mostrando come questo approccio possa influire positivamente sull’equilibrio del microbioma intestinale.
A livello globale, si stima che circa il 20-30% delle donne presenti una predisposizione genetica alla sindrome dell’ovaio policistico, una condizione che – sebbene poco noto – può manifestarsi, in forme diverse, anche negli uomini.
I sintomi possono variare molto da persona a persona: alcune donne notano un aumento della peluria su corpo e viso, mentre allo stesso tempo soffrono di perdita di capelli e alopecia. Altri segnali comuni sono le irregolarità del ciclo mestruale e la presenza di piccole cisti sulle ovaie.
Per diagnosticare la PCOS si utilizzano principalmente i criteri di Rotterdam, secondo cui è sufficiente la presenza di almeno due di questi tre elementi:
- Cicli mestruali irregolari o assenti
- Segni clinici o ormonali di iperandrogenismo (es. peluria eccessiva, acne)
- Aspetto policistico delle ovaie all’ecografia
Anche se la sindrome dell’ovaio policistico è una condizione tipicamente femminile, alcune caratteristiche genetiche collegate possono manifestarsi anche negli uomini. Questo è noto come “fenotipo maschile” della PCOS. Chi presenta questo quadro può sviluppare già in giovane età sintomi come:
- Perdita precoce dei capelli (alopecia androgenetica)
- Pelle grassa
- Acne persistente
Questi segni possono essere indicativi di uno squilibrio ormonale simile a quello osservato nelle donne con PCOS.
Uno studio internazionale condotto su oltre mezzo milione di persone ha rivelato che circa 30 geni sono coinvolti nello sviluppo della sindrome dell’ovaio policistico. Tra questi, spicca un gene chiave che regola il metabolismo dell’insulina, l’ormone responsabile della gestione degli zuccheri nel sangue.
I ricercatori hanno scoperto che livelli elevati di insulina e resistenza insulinica, comuni nelle persone con PCOS, potrebbero non essere semplicemente “difetti”, ma adattamenti evolutivi. In passato, questi meccanismi avrebbero aiutato le donne a conservare energia durante i periodi di carestia, migliorando le possibilità di sopravvivenza.
Allo stesso modo, i cicli mestruali irregolari, un altro sintomo tipico della PCOS, possono essere letti come una sorta di “contraccettivo naturale”: un modo con cui il corpo riduceva le probabilità di gravidanza troppo ravvicinate, dando alla donna il tempo di riprendersi tra una gestazione e l’altra.
Oggi, però, questi tratti evolutivamente vantaggiosi, si scontrano con uno stile di vita moderno molto diverso — contribuendo così alla diffusione della PCOS come vera e propria sindrome metabolica.

Quali trattamenti sono disponibili?
Il trattamento più comune per la PCOS è ancora oggi la pillola anticoncezionale, che aiuta a regolare il ciclo e a tenere sotto controllo alcuni sintomi. Un’alternativa interessante, soprattutto per chi cerca un’opzione non ormonale, è la metformina. Si tratta di un farmaco usato principalmente contro il diabete di tipo 2, ma impiegato off-label anche per la PCOS. È adatto sia a donne giovani che meno giovani e ha mostrato benefici concreti, in particolare nella riduzione dei livelli di insulina e nell’attenuazione dell’attività dell’IGF-1 (fattore di crescita insulino-simile 1), spesso elevati nelle persone affette da PCOS.
Tuttavia, è importante tenere in considerazione anche gli effetti collaterali. A differenza della pillola, la metformina può influenzare la composizione del microbioma intestinale.
Nello studio menzionato all’inizio dell’articolo, è stato osservato come i probiotici multispecie, in combinazione con la vitamina D, possano favorire lo sviluppo di un microbiota intestinale sano, migliorando diversi aspetti della PCOS. Questa nuova terapia ha mostrato benefici ancora più evidenti, soprattutto in pazienti che non tollerano la metformina.
Uno dei risultati più sorprendenti? Sei delle partecipanti allo studio sono rimaste incinta durante il trattamento – un segnale concreto dell’effetto positivo che questa combinazione può avere anche sulla fertilità.
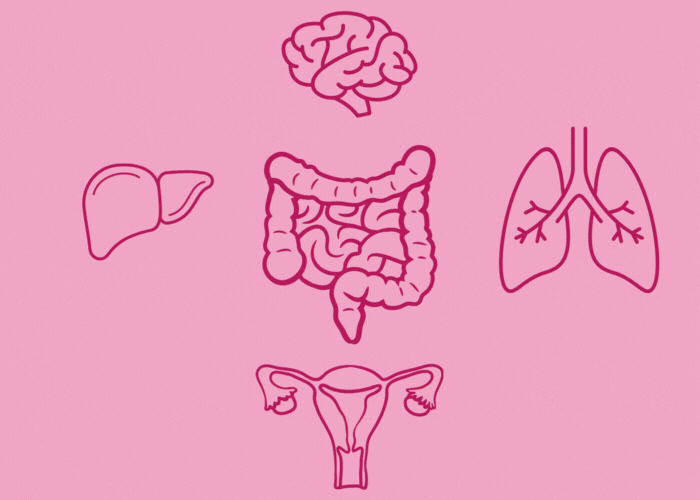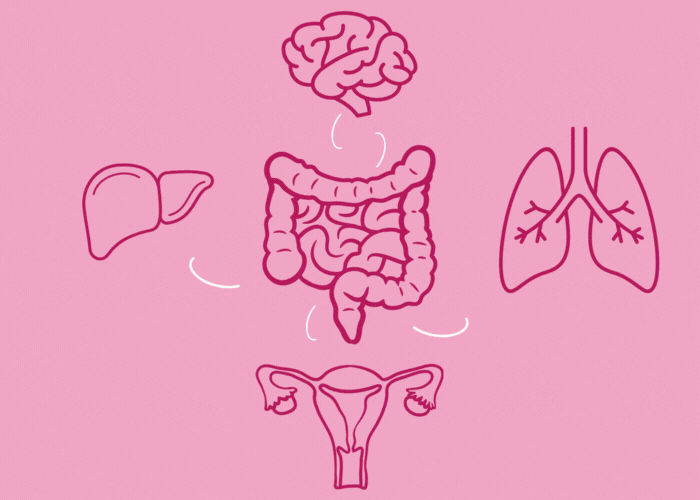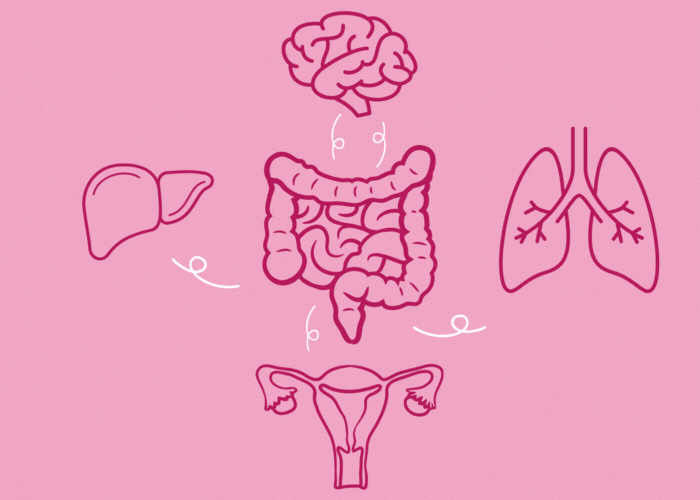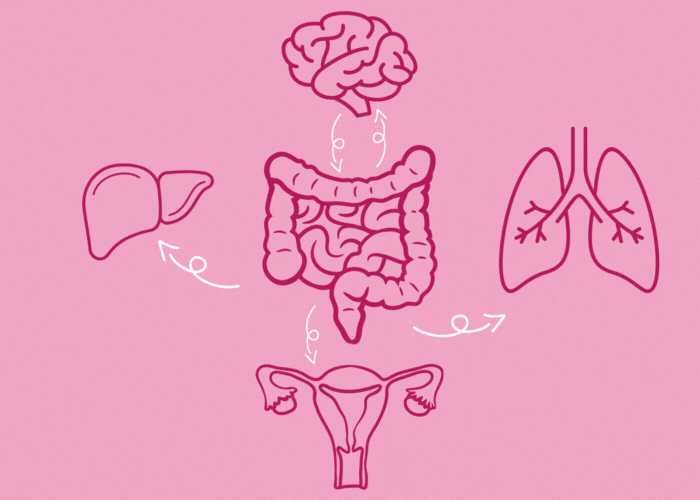
Il legame tra microbioma e ormoni
Esiste un’ampia serie di nuovi studi che esplorano i legami tra il microbioma e il sistema ormonale su diversi livelli. Questi studi evidenziano l’estrema importanza del microbioma per la fertilità e il metabolismo energetico.
Per molto tempo si è pensato che organi come ossa, muscoli, fegato, ghiandole e intestino funzionassero ognuno per conto proprio. Oggi sappiamo che il corpo umano è un sistema complesso e perfettamente interconnesso, in cui ogni parte comunica e influenza le altre. Un esempio affascinante? Il microbiota intestinale produce delle sostanze chiamate butirati (acidi butirrico), fondamentali affinché il paratormone – l’ormone che contribuisce alla formazione e al mantenimento delle ossa – possa agire in modo efficace.
La prof.ssa Obermayer-Pietsch racconta di uno studio clinico molto interessante condotto su donne transgender, in cui è stato utilizzato un probiotico multispecie. I risultati mostrano che il probiotico, assunto per via orale, non solo sopravvive al passaggio attraverso l’intestino, ma riesce anche a insediarsi nel tratto digestivo e, da lì, a colonizzare con successo la mucosa vaginale. Un altro ambito di ricerca molto promettente riguarda il legame tra microbioma e salute mentale. A Graz, ad esempio, si stanno sviluppando i cosiddetti psicobiotici: probiotici studiati per la loro capacità di influenzare positivamente l’equilibrio psichico e l’umore.
Infine la prof.ssa afferma che per confermare il legame tra ormoni e metabolismo è di estrema importanza considerare fattori molteplici come età, tipo di alimentazione, se ricca di fibre o vegetariana oppure molto ricca di carne, la composizione del microbiota intestinale, e fattori ambientali come stress lavorativo e sovraccarico mentale. Nell’impiego di interventi probiotici, l’obiettivo principale è quello di studiare come i diversi ceppi batterici influenzino i partecipanti allo studio, al fine di poter realizzare quella “medicina personalizzata” che integra tutte le nuove conoscenze sulle molteplici relazioni tra l’uomo e i microbi.
Puoi leggere l’intervista completa in tedesco qui: > all’intervista